چه کسانی عفونت خون میگیرند ؟
- مجموعه: بیماری ها و راه درمان
چرا عفونت خون میگیریم ؟
چه کسانی عفونت خون می گیرند؟
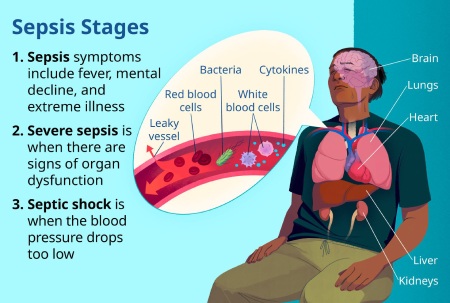
عفونت خون، که در اصطلاح پزشکی به عنوان سپسیس شناخته می شود، یک وضعیت جدی و بالقوه تهدیدکننده حیات است که در آن بدن به دلیل ورود عوامل عفونی به جریان خون، واکنش التهابی شدیدی نشان می دهد. این واکنش می تواند منجر به کاهش فشار خون، آسیب به اندام ها و حتی شوک شود. سپسیس معمولاً نتیجه گسترش یک عفونت موضعی در بدن است و می تواند توسط باکتری ها، ویروس ها، قارچ ها یا حتی انگل ها ایجاد شود.
این بیماری هر فردی را ممکن است درگیر کند، اما گروه های خاصی مانند سالمندان، کودکان خردسال، افراد با سیستم ایمنی ضعیف و بیماران مبتلا به بیماری های مزمن، به طور قابل توجهی بیشتر در معرض خطر ابتلا قرار دارند.
باکتری ها شایع ترین عامل هستند و عفونت هایی مانند پنومونی (عفونت ریه)، عفونت های ادراری، عفونت های پوستی، عفونت های شکمی (مانند آپاندیسیت) یا عفونت های پس از جراحی می توانند به سپسیس تبدیل شوند. در این مقاله، به بررسی گروه های در معرض خطر، علل، علائم، تشخیص، درمان و نکات پیشگیری می پردازیم تا درک جامعی از این بیماری ارائه شود.
علل ایجاد عفونت خون
سپسیس اغلب از یک عفونت اولیه شروع می شود که کنترل نشده باقی می ماند و به جریان خون گسترش می یابد. عوامل اصلی عبارتند از:
• باکتری ها: شایع ترین علت، مانند باکتری های استافیلوکوکوس، استرپتوکوکوس یا اشریشیا کلی که از عفونت های موضعی مانند زخم های پوستی، عفونت های دستگاه ادراری یا ریه ها منشأ می گیرند.
• ویروس ها و قارچ ها: در افراد با سیستم ایمنی ضعیف، ویروس هایی مانند آنفلوآنزا یا قارچ هایی مانند کاندیدا می توانند نقش داشته باشند.
• عوامل مرتبط با مراقبت های پزشکی: عفونت های ناشی از کاتترهای وریدی، لوله های تنفسی یا جراحی ها، که به عنوان عفونت های بیمارستانی شناخته می شوند.
علاوه بر این، مواد سمی تولیدشده توسط عوامل عفونی (مانند اندوتوکسین های باکتریایی) می توانند واکنش التهابی بدن را تشدید کنند و منجر به سپسیس شوند. (بیشتر بخوانید: علائم عفونت ریه )
گروه های در معرض خطر
هر فردی ممکن است به عفونت خون مبتلا شود، اما برخی گروه ها به دلیل ضعف سیستم ایمنی یا شرایط خاص، بیشتر در معرض خطر قرار دارند. این گروه ها عبارتند از:
• افراد با سیستم ایمنی ضعیف: بیماران مبتلا به سرطان، ایدز (HIV/AIDS) یا سایر بیماری های خودایمنی که سیستم دفاعی بدن را مختل می کنند.
• کودکان خردسال و نوزادان: سیستم ایمنی آن ها هنوز کامل نشده است و عفونت های ساده مانند تب می تواند به سرعت به سپسیس تبدیل شود. در کودکان زیر دو ماه، علائمی مانند بی حالی یا کاهش اشتها باید جدی گرفته شود.
• سالمندان: افراد بالای ۶۵ سال به دلیل کاهش طبیعی عملکرد ایمنی و بیماری های زمینه ای مانند دیابت یا بیماری های قلبی، بیشتر مستعد هستند.
• بیماران تحت درمان های سرکوب کننده ایمنی: کسانی که شیمی درمانی، پرتودرمانی یا داروهای پس از پیوند عضو دریافت می کنند، زیرا این درمان ها سیستم ایمنی را تضعیف می کنند.
• افراد مبتلا به بیماری های مزمن: مانند دیابت، بیماری های کلیوی، کبدی یا ریوی که کنترل عفونت را دشوار می سازند.
• بیماران با آسیب های شدید: افرادی با سوختگی های گسترده، زخم های باز یا آسیب های ترومایی که درگاه ورود عفونت فراهم می کنند.
• بیماران بستری در بیمارستان: به ویژه در بخش های مراقبت های ویژه (ICU)، جایی که عفونت های مقاوم به دارو شایع است.
• زنان باردار: تغییرات هورمونی و ایمنی در دوران بارداری می تواند خطر را افزایش دهد، به ویژه در عفونت های ادراری یا پس از زایمان.
علاوه بر این، افراد با عفونت های فعال کنترل نشده یا کسانی که در مناطق با شیوع بالای عفونت های باکتریایی زندگی می کنند، نیز در گروه پرخطر قرار می گیرند. آمار نشان می دهد که افزایش درمان های پیشرفته مانند پیوند اعضا و شیمی درمانی، منجر به افزایش موارد سپسیس شده است، زیرا این روش ها سیستم ایمنی را سرکوب می کنند.
علائم و نشانه های عفونت خون
علائم سپسیس می تواند ناگهانی ظاهر شود و به سرعت پیشرفت کند. شایع ترین نشانه ها عبارتند از:
• نوسانات دمای بدن (تب بالا یا افت دما به زیر ۳۶ درجه سانتی گراد).
• لرز شدید و احساس سرما.
• افزایش ضربان قلب (بیش از ۹۰ ضربه در دقیقه) و تنفس سریع (بیش از ۲۰ نفس در دقیقه).
• کاهش سطح هوشیاری، گیجی، هذیان یا خواب آلودگی.
• تغییرات پوستی مانند نقاط قرمز کوچک (پتشی) یا خونریزی های زیرپوستی.
• درد شدید در مفاصل، عضلات یا اندام ها (مانند کمر، مچ دست، ران یا زانو).
• کاهش ادرار یا علائم شوک مانند فشار خون پایین.
در موارد شدید، سپسیس می تواند به نارسایی چنداندامی منجر شود و مرگبار باشد. تشخیص زودهنگام کلیدی است، زیرا تأخیر می تواند نرخ مرگ ومیر را افزایش دهد.
زمان مراجعه به پزشک
اگر هر یک از علائم فوق را مشاهده کردید، فوراً به پزشک مراجعه کنید، به ویژه اگر در گروه های پرخطر قرار دارید. موارد خاص عبارتند از:
• در حال دریافت شیمی درمانی، پرتودرمانی یا پس از پیوند عضو بودن.
• ابتلا به ایدز یا سایر بیماری های تضعیف کننده ایمنی.
• در کودکان خردسال با علائمی مانند تب مداوم، بی اشتهایی، تغییر رفتار یا راش پوستی غیرعادی.
• پس از جراحی اخیر یا بستری در بیمارستان.
• مراجعه سریع می تواند از پیشرفت بیماری جلوگیری کند.
تشخیص عفونت خون :
تشخیص سپسیس بر اساس معاینه بالینی و آزمایشات است:
• آزمایش خون: بررسی تعداد گلبول های سفید، سطح پلاکت ها و نشانه های التهاب (مانند CRP یا پروکالسیتونین).
• کشت خون و نمونه برداری: از خون، ادرار، مخاط یا مایع نخاعی برای شناسایی عامل عفونی (معمولاً ۲۴ تا ۷۲ ساعت زمان می برد).
• تصویربرداری: رادیوگرافی قفسه سینه برای عفونت ریه، سی تی اسکن یا سونوگرافی برای عفونت های شکمی یا آبسه ها.
پزشکان از معیارهایی مانند SIRS (سندرم پاسخ التهابی سیستمیک) یا qSOFA ((ارزیابی سریع نارسایی متوالی اندام ها) برای ارزیابی شدت استفاده می کنند.
درمان عفونت خون :
درمان باید فوری و در بیمارستان انجام شود:
• آنتی بیوتیک ها: تجویز وسیع الطیف از راه وریدی تا شناسایی عامل دقیق، سپس تغییر به داروهای هدفمند.
• حمایت تنفسی و circulatory: اکسیژن درمانی، تزریق مایعات وریدی برای حفظ فشار خون و در موارد شدید، ونتیلاتور یا داروهای وازوپرسور.
• جراحی: در صورت وجود آبسه یا عفونت موضعی، خارج کردن منبع عفونت با سوزن یا عمل جراحی.
• مراقبت های حمایتی: کنترل درد، تغذیه و نظارت بر عملکرد اندام ها.
چالش اصلی، مقاومت باکتری ها به آنتی بیوتیک ها است که ناشی از مصرف بیش از حد داروها برای عفونت های ویروسی می باشد. درمان های نوین مانند ایمونوتراپی در حال بررسی هستند.
پیشگیری از عفونت خون :
پیشگیری کلیدی است، به ویژه برای گروه های پرخطر:
• واکسیناسیون علیه عفونت های شایع مانند پنومونی و آنفلوآنزا.
• رعایت بهداشت شخصی، شستشوی دست ها و مراقبت از زخم ها.
• کنترل بیماری های زمینه ای مانند دیابت.
• اجتناب از مصرف بی رویه آنتی بیوتیک ها.
• در بیمارستان ها، رعایت پروتکل های ضدعفونی برای جلوگیری از عفونت های بیمارستانی.
سپسیس یک اورژانس پزشکی است و آگاهی از گروه های در معرض خطر می تواند جان ها را نجات دهد. اگر علائمی مشاهده شد، تأخیر نکنید و به متخصص مراجعه کنید. این بیماری با تشخیص و درمان زودهنگام، اغلب قابل کنترل است.
سوالات متداول :
چه چیزی باعث عفونت خون میشود؟
عفونت خون یا سپسیس عمدتاً ناشی از واکنش شدید و نامتناسب سیستم ایمنی بدن به یک عفونت اولیه است که اغلب از نقاط دیگری مانند ریه ها (پنومونی)، دستگاه ادراری، پوست، یا شکم آغاز می شود و عوامل عفونی به جریان خون وارد می شوند. شایع ترین عامل، باکتری ها (مانند استافیلوکوکوس، استرپتوکوکوس یا اشریشیا کلی) هستند، اما ویروس ها (مانند آنفلوآنزا)، قارچ ها (مانند کاندیدا) و به ندرت انگل ها نیز می توانند سبب آن شوند؛ این وضعیت زمانی تشدید می شود که عفونت موضعی کنترل نشود و سموم میکروبی یا پاسخ التهابی بدن، جریان خون را مختل کند.
علت میکروبی شدن خون چیست؟
علت میکروبی شدن خون (ورود مستقیم میکروارگانیسم ها به جریان خون، معروف به باکتریمی یا سپتی سمی) معمولاً گسترش یک عفونت موضعی درمان نشده یا ورود میکروب ها از طریق زخم های باز، کاتترهای وریدی، جراحی ها، یا وسایل پزشکی آلوده است. باکتری ها شایع ترین میکروب مسئول این پدیده هستند و می توانند از عفونت های ریه، ادراری، پوستی یا شکمی به خون راه یابند، که این امر منجر به پخش سریع میکروب در بدن و تحریک واکنش التهابی شدید می شود.
سخن پایانی :
در پایان، عفونت خون یا سپسیس یک اورژانس پزشکی جدی است که با تشخیص و درمان زودهنگام، اغلب قابل کنترل و حتی پیشگیری پذیر می باشد.
آگاهی از گروه های پرخطر، علائم اولیه و رعایت اصول بهداشت و واکسیناسیون، نقش کلیدی در کاهش خطر ابتلا دارد. هرگز علائم مشکوک مانند تب شدید همراه با لرز، گیجی یا کاهش فشار خون را نادیده نگیرید و فوراً به مراکز درمانی مراجعه کنید. با افزایش دانش عمومی و مراقبت های پیشگیرانه، می توان جان بسیاری از افراد را از این بیماری تهدیدکننده نجات داد.
گردآوری: بخش سلامت بیتوته